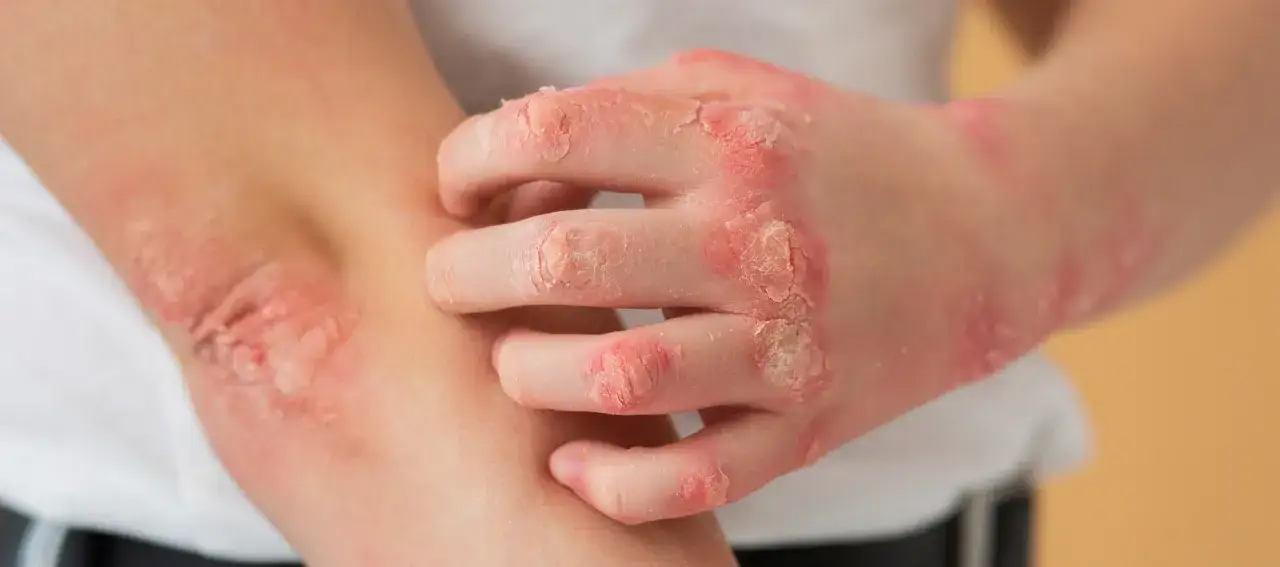
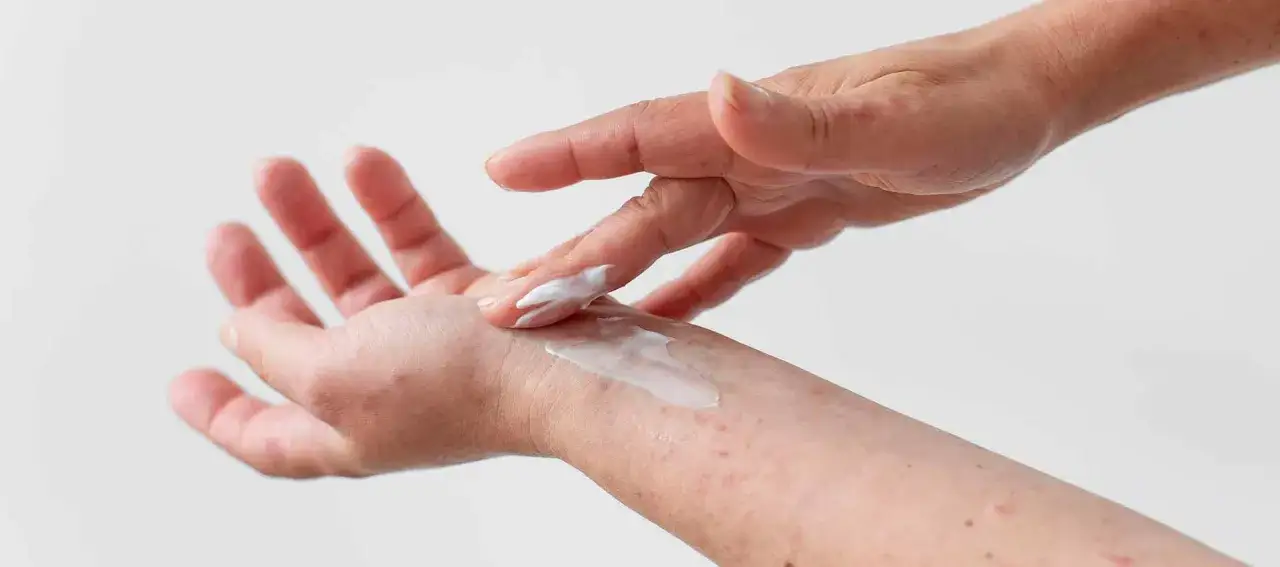
Atopowe zapalenie skóry rzadko ustępuje po jednym produkcie albo jednej zmianie w diecie. Najczęściej dochodzi się do długiej remisji dzięki połączeniu pielęgnacji bariery skórnej, leczenia przeciwzapalnego i uważnego wyłapywania rzeczy, które podkręcają świąd. W tym tekście porządkuję, co naprawdę pomaga, jakie błędy najczęściej cofają postęp i kiedy trzeba wrócić do dermatologa.
Najkrócej mówiąc, remisja AZS jest możliwa, ale zwykle wymaga konsekwencji, a nie jednego cudownego kroku
- AZS jest chorobą przewlekłą i nawrotową, więc celem jest spokojna skóra na jak najdłużej, nie jednorazowe „cudowne” wyleczenie.
- Największą różnicę zwykle robi codzienna pielęgnacja: emolienty, delikatne mycie i ochrona bariery skórnej.
- W zaostrzeniu potrzebne są leki przeciwzapalne dobrane przez lekarza, a w cięższych postaciach także fototerapia lub leczenie ogólne.
- Dieta, stres, pot, detergenty i tarcie tkanin potrafią utrzymać stan zapalny mimo dobrych kremów.
- Jeśli skóra sączy się, boli, infekuje albo świąd wybudza w nocy, dermatolog powinien zobaczyć to szybciej niż później.
Co naprawdę oznacza wyjście z atopowego zapalenia skóry
Jak podaje pacjent.gov.pl, AZS jest chorobą przewlekłą i nawracającą, która może słabnąć w okresach remisji, a potem znów się zaostrzać. To ważne, bo w praktyce „wyleczenie” bardzo często oznacza po prostu długi okres bez aktywnych zmian, a nie trwałe wymazanie skłonności skóry do stanu zapalnego.
Warto też pamiętać, że pierwsze objawy u większości chorych pojawiają się wcześnie: u ponad 85% osób do 5. roku życia. Dlatego w rodzinach z małymi dziećmi AZS nie wygląda jak jednorazowy epizod, tylko jak choroba, którą trzeba nauczyć się prowadzić na co dzień. Bariera naskórkowa, czyli naturalna „ściana” skóry zatrzymująca wodę i chroniąca przed drażniącymi czynnikami, w AZS działa słabiej niż powinna.
Z mojego punktu widzenia to właśnie tu zaczyna się uczciwa rozmowa o poprawie: nie pytam, czy skóra da się „naprawić raz na zawsze”, tylko co trzeba zrobić, żeby świąd, suchość i zaczerwienienie przestały dyktować rytm dnia. I to prowadzi wprost do tego, co zwykle daje największą różnicę.
Co zwykle daje największą poprawę
Najlepsze efekty rzadko pochodzą z jednej rzeczy. Zwykle działa zestaw: pielęgnacja, leczenie przeciwzapalne, ograniczanie wyzwalaczy i cierpliwe trzymanie się planu.
| Element | Po co jest | Kiedy ma największy sens | Ograniczenie |
|---|---|---|---|
| Emolienty | Odbudowują barierę skóry i zmniejszają utratę wody | Codziennie, nawet gdy skóra wygląda dobrze | Nie wystarczą same w aktywnym stanie zapalnym |
| Leczenie przeciwzapalne | Wyhamowuje stan zapalny i świąd | W zaostrzeniu albo przy utrzymujących się zmianach | Musi być dobrane do miejsca, wieku i nasilenia |
| Unikanie wyzwalaczy | Zmniejsza liczbę nawrotów | Gdy znamy konkretne czynniki nasilające objawy | Nie każdy „winny” jest rzeczywiście winny |
| Plan podtrzymujący | Przedłuża remisję | U osób z nawrotami | Wymaga regularności, a nie działań od święta |
Najczęściej widzę jedną rzecz: ludzie poprawiają skórę na kilka dni, po czym wracają do dawnych nawyków i wszystko zaczyna się od nowa. Przy AZS konsekwencja bywa mniej efektowna niż „mocny produkt”, ale w dłuższym okresie wygrywa prawie zawsze. To dobry moment, żeby przejść do pielęgnacji, bo właśnie tam codzienność robi największą robotę.
Pielęgnacja skóry, która utrzymuje remisję
Jeśli miałabym wskazać obszar, w którym najczęściej zyskuje się najwięcej bez wielkich rewolucji, byłaby to pielęgnacja. W praktyce liczy się nie tylko sam kosmetyk, ale też sposób użycia.
- Kąpię się krótko, w letniej, nie gorącej wodzie. Długie i bardzo ciepłe kąpiele potrafią dodatkowo wysuszać skórę.
- Wybieram delikatny, bezzapachowy preparat myjący i używam go tylko tam, gdzie naprawdę trzeba.
- Emolient, czyli tłusty preparat nawilżająco-ochronny, nakładam szybko po kąpieli, kiedy skóra jest jeszcze lekko wilgotna.
- W wielu planach emolient nakłada się co najmniej dwa razy dziennie, bo to najlepiej trzyma suchą skórę w ryzach.
- W okresie zaostrzeń wybieram gęstsze kremy albo maści, bo zwykle lepiej zabezpieczają barierę niż lekkie balsamy.
- Dbam o detergenty do prania, brak intensywnych zapachów w kosmetykach i miękkie tkaniny, najlepiej bez drażniących szwów i metek.
- U dzieci obcinam paznokcie krótko, bo cykl świąd-drapanie łatwo zamienia mały problem w duży stan zapalny.
Praktyczny szczegół, o którym łatwo zapomnieć: w codziennej pielęgnacji liczy się temperatura i wilgotność otoczenia. Skóra zwykle gorzej znosi suche powietrze, przegrzewanie i pocenie, dlatego czasem drobna zmiana w sypialni daje więcej niż kolejny kosmetyk. Skoro pielęgnacja już jest uporządkowana, trzeba jeszcze wiedzieć, kiedy w grę wchodzą leki.
Leczenie w zaostrzeniu i między nawrotami
Gdy stan zapalny jest aktywny, sama pielęgnacja zwykle nie wystarcza. Wtedy dermatolog najczęściej dobiera leczenie przeciwzapalne.
Przeczytaj również: Wyprysk na plecach - jak rozpoznać zmiany i co realnie pomaga?
Co zwykle wchodzi w plan leczenia
- Miejscowe glikokortykosteroidy stosuje się w zaostrzeniach, bo dość szybko zmniejszają stan zapalny.
- Inhibitory kalcyneuryny to leki przeciwzapalne przydatne tam, gdzie steroid nie jest najlepszym wyborem, na przykład na wrażliwych okolicach skóry; pomagają wyciszyć świąd i stan zapalny bez typowego dla sterydów ryzyka ścieńczania skóry.
- Fototerapia polega na leczeniu kontrolowanym światłem i bywa pomocna przy bardziej opornych zmianach.
- Leczenie ogólne rozważa się w cięższych postaciach, gdy miejscowe metody nie dają kontroli.
Ważna jest też różnica między leczeniem „na teraz” a leczeniem podtrzymującym. U części osób lekarz zaleca schemat, który po opanowaniu zmian zmniejsza częstość nawrotów, zamiast czekać, aż skóra znów rozbucha się od zera. To dlatego w AZS tak łatwo przegrać nie z chorobą, tylko z własnym pośpiechem.
Najuczciwiej powiem: jeśli ktoś obiecuje błyskawiczne i trwałe wyleczenie bez leczenia przeciwzapalnego, zwykle upraszcza problem bardziej, niż to bezpieczne. I właśnie takie uproszczenia najczęściej psują postęp.
Błędy, które najczęściej cofają postęp
W historii AZS najbardziej zdradliwe są drobiazgi. Nie trzeba wielkiego błędu, żeby skóra znów zaczęła swędzieć i pękać. Czasem wystarczy kilka dni starych nawyków, by wywołać kaskadę nawrotu.
- Odstawianie całej pielęgnacji zaraz po poprawie, zamiast przejścia na plan podtrzymujący.
- Mylenie AZS z „po prostu suchą skórą” i bagatelizowanie stanu zapalnego.
- Używanie perfumowanych kosmetyków, ostrych peelingów, gorącej wody albo mocnych detergentów.
- Wprowadzanie wielu produktów naraz, przez co trudno odróżnić, co pomaga, a co drażni.
- Eliminowanie z diety całych grup produktów bez potwierdzonej alergii lub bez jasnego związku z objawami.
- Ignorowanie infekcji skóry, które potrafią podtrzymywać świąd mimo dobrego leczenia.
To ostatnie jest ważniejsze, niż się wydaje. Jeśli skóra zaczyna sączyć się, pojawiają się żółtawe strupy, narasta ból albo dziecko budzi się w nocy z powodu drapania, nie traktuję tego już jak „gorszy dzień skóry”, tylko jak sygnał do kontaktu z lekarzem. Tak samo postępuję, gdy po kilku tygodniach sensownej pielęgnacji i zaleconego leczenia nie widać żadnej poprawy.
W praktyce najlepiej działa prosty test: jeśli coś ma pomóc, powinno zmniejszać świąd, suchość i częstotliwość nawrotów, a nie tylko maskować problem na parę godzin. Z tego wynika też pytanie, kiedy potrzebna jest już nie samodzielna korekta rutyny, ale wizyta u dermatologa.
Kiedy trzeba wrócić do dermatologa
Nie czekałabym z konsultacją, jeśli zmiany są rozlane, świąd wyraźnie zaburza sen albo objawy wracają mimo konsekwentnej pielęgnacji. Nawrót nie oznacza porażki, tylko sygnał, że plan trzeba dopasować od nowa.
Na wizycie zwykle warto powiedzieć konkretnie: gdzie dokładnie zmiany wracają, co je nasila, jak wygląda kąpiel, jakich kosmetyków używam i czy pojawia się świąd w nocy. Dobrze przygotowany opis skraca drogę do rozpoznania, czy problemem jest nadal AZS, czy może nakłada się coś innego, na przykład kontaktowe zapalenie skóry. U dzieci i dorosłych ta różnica bywa bardzo praktyczna, bo wpływa na dobór leczenia.
Jeśli obraz nie pasuje do typowego AZS albo zmiany uparcie wracają mimo sensownego planu, lekarz może rozważyć dodatkową diagnostykę, na przykład testy płatkowe w kierunku alergii kontaktowej. To nie jest detal dla specjalisty, tylko realna oszczędność czasu i frustracji dla pacjenta.
Jeśli lekarz zaleca konkretny schemat, pilnuję go co do dnia, a nie „mniej więcej”. To właśnie konsekwencja odróżnia kruchą poprawę od długiej remisji. I to prowadzi do ostatniej rzeczy, którą chcę tu zostawić jako najbardziej użyteczną.
Co z tej historii warto zapamiętać na dłużej
Najbardziej realistyczna odpowiedź na pytanie o skórę „po wyleczeniu” jest prosta: cel nie polega na jednorazowym zamknięciu tematu, tylko na takim opanowaniu AZS, żeby choroba nie rządziła codziennością. To wciąż duża różnica, bo oznacza mniej świądu, mniej bezsenności, mniej nerwowych powrotów do apteki i mniej poczucia, że wszystko wymyka się spod kontroli.
Gdy patrzę na dobrze prowadzone przypadki, widzę zawsze ten sam wzór: spójna pielęgnacja, rozsądne leczenie w zaostrzeniu, cierpliwe obserwowanie wyzwalaczy i brak wiary w cudowne skróty. To nie brzmi spektakularnie, ale właśnie tak wygląda trwała poprawa skóry. Jeśli ktoś ma z tego tekstu zabrać tylko jedną myśl, niech będzie to ta: AZS da się bardzo dobrze uspokoić, ale najczęściej wygrywa się je systemem, nie obietnicą szybkiego cudu.
Jeśli chcesz podejść do tematu praktycznie, zacznij od jednego prostego tygodnia obserwacji: co nakładasz na skórę, kiedy swędzi najmocniej, po czym robi się gorzej i co naprawdę koi zmianę. Taka krótka notatka często daje więcej niż kolejne przypadkowe zakupy, bo pokazuje, gdzie leży prawdziwy problem.