Kolonoskopia budzi obawy głównie dlatego, że jest badaniem inwazyjnym, ale w praktyce należy do procedur dobrze poznanych i bardzo często wykonywanych. Najuczciwsza odpowiedź na pytanie, czy kolonoskopia jest bezpieczna, brzmi: tak, zwykle jest to badanie bezpieczne, o ile jest wykonane po dobrym przygotowaniu i z uwzględnieniem twojego stanu zdrowia. W tym artykule wyjaśniam, jakie ryzyko naprawdę istnieje, kto powinien omówić termin dokładniej z lekarzem, jak wygląda przygotowanie i które objawy po badaniu są normalne, a które wymagają reakcji.
Najważniejsze rzeczy o bezpieczeństwie kolonoskopii
- Kolonoskopia jest badaniem rutynowym, a jej największą zaletą jest to, że pozwala obejrzeć jelito grube i od razu usunąć część polipów.
- Najpoważniejsze powikłania zdarzają się rzadko, a ryzyko rośnie przede wszystkim wtedy, gdy podczas badania usuwa się zmiany lub pobiera wycinki.
- W dużych badaniach perforacja jelita występuje zwykle u mniej niż 0,1% pacjentów, a krwawienie najczęściej mieści się w zakresie 0,1-0,6%.
- Najwięcej problemów potrafi sprawić przygotowanie: biegunka, odwodnienie, nudności i osłabienie są możliwe, jeśli nie stosujesz się do zaleceń.
- Po badaniu normalne są wzdęcia, gazy i senność po sedacji, ale silny ból brzucha, gorączka lub obfite krwawienie wymagają kontaktu z lekarzem.
- Jeśli bierzesz leki przeciwkrzepliwe, masz choroby serca, płuc, nerek albo aktywny stan zapalny jelit, termin trzeba omówić szczególnie dokładnie.
Dlaczego to badanie uchodzi za bezpieczne
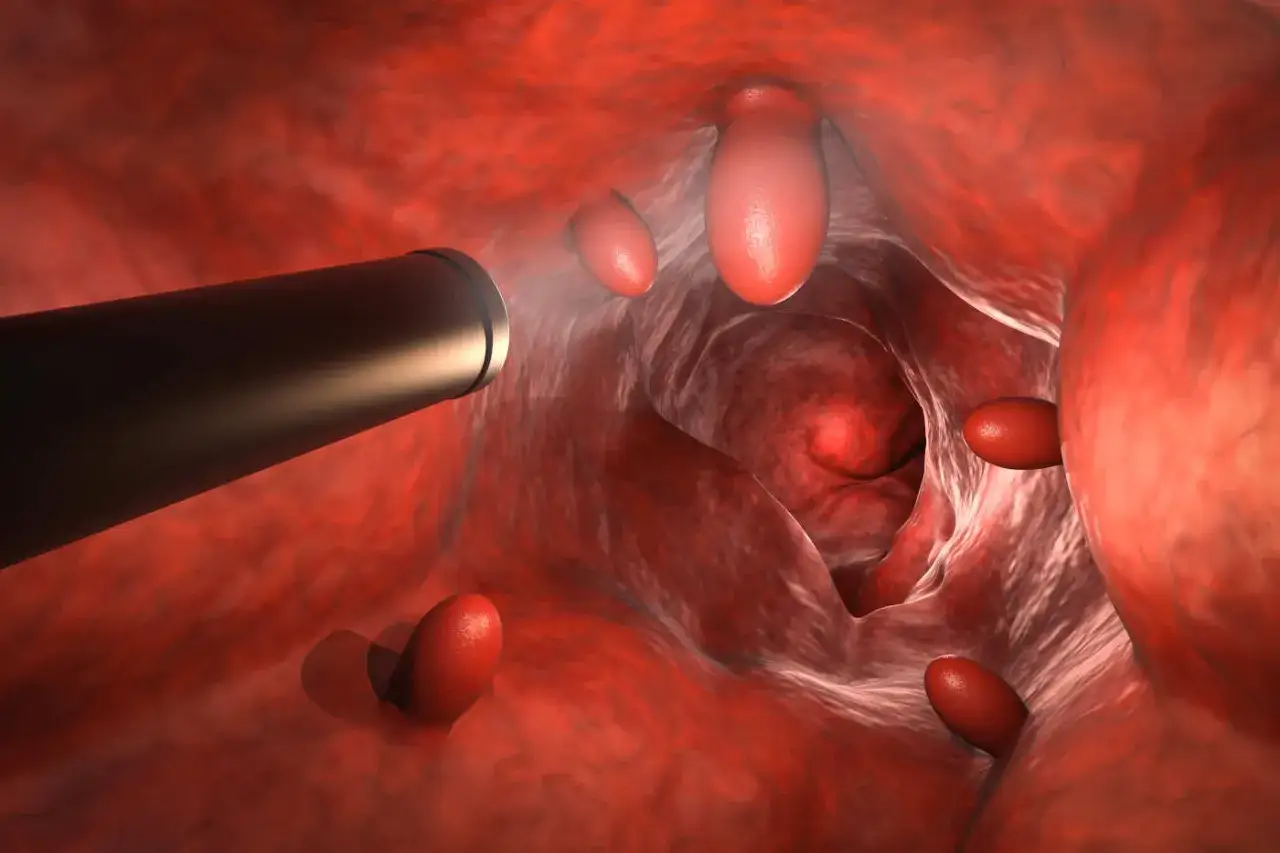
Kolonoskopia jest jednym z tych badań, które wyglądają groźniej, niż wyglądają w praktyce. Lekarz wprowadza przez odbyt cienki, giętki aparat z kamerą i oświetleniem, więc może obejrzeć całe jelito grube bez cięcia i bez promieniowania. To ważne, bo w jednym podejściu da się nie tylko ocenić śluzówkę, ale też pobrać wycinek albo usunąć polip, jeśli pojawi się taka potrzeba.
Ja patrzę na to tak: największą wartością kolonoskopii jest połączenie diagnostyki i działania. Jeśli coś wygląda niepokojąco, nie trzeba zwykle wracać na osobny zabieg. Samo badanie najczęściej trwa kilkanaście do kilkudziesięciu minut, a dyskomfort ogranicza sedacja lub znieczulenie, zależnie od ośrodka i wskazań. To właśnie dlatego kolonoskopia jest standardem w diagnostyce objawów z jelita grubego i w profilaktyce nowotworowej.
Bezpieczny przebieg nie oznacza jednak, że można ignorować przygotowanie albo choroby współistniejące. Właśnie od tego zależy, czy badanie przejdzie gładko i czy lekarz zobaczy to, co powinien. To prowadzi do najważniejszej części, czyli realnego ryzyka.
Jakie ryzyko naprawdę istnieje
Najczęściej nie trzeba bać się samej kolonoskopii, tylko uczciwie znać jej ograniczenia. Powikłania są rzadkie, ale nie są zerowe. W praktyce najważniejsze trzy grupy to perforacja, krwawienie i reakcje związane z sedacją, a osobno trzeba traktować trudności po przygotowaniu do badania.
| Rodzaj ryzyka | Jak to wygląda w praktyce | Kiedy jest większe |
|---|---|---|
| Perforacja jelita | Bardzo rzadkie uszkodzenie ściany jelita, czasem wymagające leczenia chirurgicznego. | Przy usuwaniu większych lub trudnych zmian, u osób starszych i przy chorobach współistniejących. |
| Krwawienie | Najczęściej pojawia się po pobraniu wycinka lub usunięciu polipa; zwykle jest możliwe do opanowania. | Po polipektomii, przy większych polipach i przy lekach wpływających na krzepliwość. |
| Reakcja na sedację | Senność, spadek ciśnienia, przejściowe problemy z oddechem lub rytmem serca zdarzają się rzadko. | U osób starszych i z chorobami serca lub płuc. |
| Problemy po przygotowaniu | Biegunka, nudności, osłabienie, zawroty głowy, czasem odwodnienie lub zaburzenia elektrolitowe. | Gdy pijesz za mało płynów, źle tolerujesz preparat albo masz choroby nerek, serca lub skłonność do odwodnienia. |
W dużych badaniach perforacja występuje zwykle u mniej niż 0,1% pacjentów, a krwawienie najczęściej mieści się w zakresie 0,1-0,6%. To wciąż niewielkie wartości, ale dobrze pokazują, że kolonoskopia nie jest zabiegiem „bez żadnego ryzyka”. Z mojego punktu widzenia ważniejsze od samych liczb jest jednak to, że większość powikłań da się przewidzieć wcześniej i ograniczyć dobrym wywiadem oraz właściwym przygotowaniem.
Warto też pamiętać, że ryzyko rośnie głównie wtedy, gdy badanie ma nie tylko charakter diagnostyczny, ale także leczniczy, na przykład gdy trzeba usunąć polip. To właśnie dlatego kolejnym krokiem jest sprawdzenie, kto powinien omówić termin i przygotowanie z lekarzem szczególnie dokładnie.
Kto powinien omówić termin z lekarzem szczególnie dokładnie
Są sytuacje, w których kolonoskopia nadal może być dobrym i potrzebnym badaniem, ale wymaga lepszego planu. Nie chodzi o straszenie, tylko o uczciwe dopasowanie procedury do stanu zdrowia. Im więcej lekarz wie o twoich chorobach i lekach, tym łatwiej ograniczyć ryzyko.
- Przyjmujesz leki przeciwkrzepliwe lub przeciwpłytkowe - to ważne, bo mogą zwiększać ryzyko krwawienia, zwłaszcza jeśli podczas badania trzeba usunąć zmianę.
- Masz choroby serca, płuc lub nerek - wtedy trzeba dokładniej dobrać sedację, nawodnienie i sposób przygotowania.
- Masz aktywny stan zapalny jelit, silne bóle brzucha albo podejrzenie ostrego problemu - badanie bywa wtedy odraczane lub planowane inaczej.
- Występuje gorączka, infekcja, wymioty albo nasilona biegunka - w takiej sytuacji ośrodek często prosi o przełożenie terminu.
- W przeszłości źle znosiłaś lub źle znosiłeś znieczulenie - to trzeba zgłosić przed badaniem, nawet jeśli chodziło o inny zabieg.
- Masz znaczące zaburzenia elektrolitowe lub odwodnienie - wtedy przygotowanie może być niebezpieczne bez korekty stanu ogólnego.
Na etapie kwalifikacji lekarz ocenia też, czy nie ma sytuacji, w której badanie trzeba odroczyć, na przykład przy ciężkim zapaleniu jelita, podejrzeniu perforacji albo wyraźnie złym stanie ogólnym. To nie jest formalność. Dobrze dobrany termin bywa ważniejszy niż pośpiech, bo właśnie on decyduje o bezpieczeństwie i jakości całego badania.
Jeśli ten etap jest dopięty, kolejnym elementem staje się przygotowanie. I tu, szczerze mówiąc, wiele osób popełnia najwięcej błędów.
Przygotowanie decyduje o komforcie i bezpieczeństwie
Najwięcej zależy od tego, czy jelito jest dobrze oczyszczone. Jeśli przygotowanie jest słabe, lekarz może czegoś nie zobaczyć, badanie trwa dłużej albo trzeba je powtórzyć. W praktyce to właśnie przygotowanie jest najczęstszym źródłem stresu, ale też miejscem, gdzie można najwięcej poprawić.
Najważniejsze zasady są proste: stosuj preparat dokładnie tak, jak zalecił ośrodek, pij odpowiednią ilość płynów i nie modyfikuj leków na własną rękę. Wiele preparatów do oczyszczania jelita zawiera elektrolity, żeby ograniczać odwodnienie, ale to nie znaczy, że można pić za mało. Jeśli podczas przygotowania pojawia się silne osłabienie, zawroty głowy, uporczywe wymioty albo brak możliwości wypicia całej porcji leku, trzeba skontaktować się z placówką.
- Nie jedz niczego spoza zaleceń diety przygotowawczej, nawet jeśli wydaje się „lekkie”.
- Pij płyny zgodnie z instrukcją i nie czekaj, aż pojawi się silne pragnienie.
- Jeśli bierzesz leki na stałe, ustal wcześniej, które możesz przyjąć, a które trzeba czasowo zmienić.
- Przygotuj transport do domu, bo po sedacji nie powinno się prowadzić auta.
- Jeśli masz małe dzieci, zaplanuj opiekę na resztę dnia, żeby nie wracać od razu do pełnego tempa.
Co dzieje się po badaniu i kiedy trzeba zareagować
Po kolonoskopii wiele osób czuje się po prostu zmęczonych. Częste są wzdęcia, przelewanie w brzuchu i oddawanie gazów, bo do jelita w trakcie badania wtłacza się powietrze lub dwutlenek węgla. Jeśli użyto sedacji, możesz być senny przez kilka godzin, dlatego nie warto planować tego dnia jako „normalnego”.
| Zwykle normalne | Wymaga kontaktu z lekarzem |
|---|---|
| Wzdęcie, gazy, lekkie skurcze brzucha | Silny, narastający ból brzucha lub twardy, coraz bardziej rozdęty brzuch |
| Senność i spowolnienie po sedacji | Duszność, zawroty z omdleniem, trudność w wybudzeniu |
| Śladowa krew po biopsji lub usunięciu małego polipa | Obfite krwawienie, skrzepy, czarny stolec albo krwawienie, które nie słabnie |
| Lekki dyskomfort przy oddawaniu gazów | Gorączka, dreszcze, nasilone nudności lub powtarzające się wymioty |
Jeśli usunięto polip, krwawienie może pojawić się także później, najczęściej w ciągu 5-7 dni. To ważne, bo część osób wraca do domu spokojna, a dopiero po kilku dniach bagatelizuje świeżą krew w stolcu. Nie każde plamienie oznacza alarm, ale obfitszego krwawienia nie wolno ignorować.
W praktyce po badaniu najlepiej zaplanować spokojny powrót, lekkie jedzenie zgodnie z zaleceniem i dzień bez większych obowiązków. To szczególnie ważne, jeśli na co dzień ogarniasz dzieci, dom i pracę jednocześnie, bo po sedacji organizm po prostu potrzebuje czasu, żeby wrócić do zwykłego rytmu.
Na co zwrócić uwagę przed terminem, żeby nie dokładać sobie stresu
Kolonoskopia jest jednym z tych badań, w których dobrze przygotowany pacjent naprawdę ma łatwiej. Jeśli masz konkretne wskazanie, na przykład krew w stolcu, przewlekłą anemię, zmianę rytmu wypróżnień albo dodatni test kału, korzyść z badania zwykle wyraźnie przewyższa ryzyko. Właśnie dlatego nie traktowałbym jej jak zabiegu, którego trzeba unikać za wszelką cenę.
- spisz wszystkie leki, suplementy i preparaty przyjmowane na stałe,
- dopytaj, czy badanie będzie z sedacją i czy musisz mieć osobę towarzyszącą,
- ustal, co zrobić z lekami przeciwkrzepliwymi, cukrzycowymi i preparatami żelaza,
- zapytaj, kiedy dokładnie wypić ostatnią porcję preparatu oczyszczającego,
- zaplanuj dzień po badaniu tak, żeby nie wracać od razu do pełnych obowiązków.