Różnica między przewlekłym obniżeniem nastroju a pełnym epizodem depresyjnym bywa subtelna na papierze, ale w życiu codziennym jest bardzo ważna. W zestawieniu dystymia a depresja najważniejsze są trzy rzeczy: czas trwania objawów, ich nasilenie i wpływ na codzienne funkcjonowanie. Poniżej porządkuję oba rozpoznania, pokazuję typowe objawy, wyjaśniam, jak wygląda diagnoza i co realnie pomaga w leczeniu.
Najkrócej mówiąc, liczą się czas trwania objawów, ich nasilenie i wpływ na codzienne życie
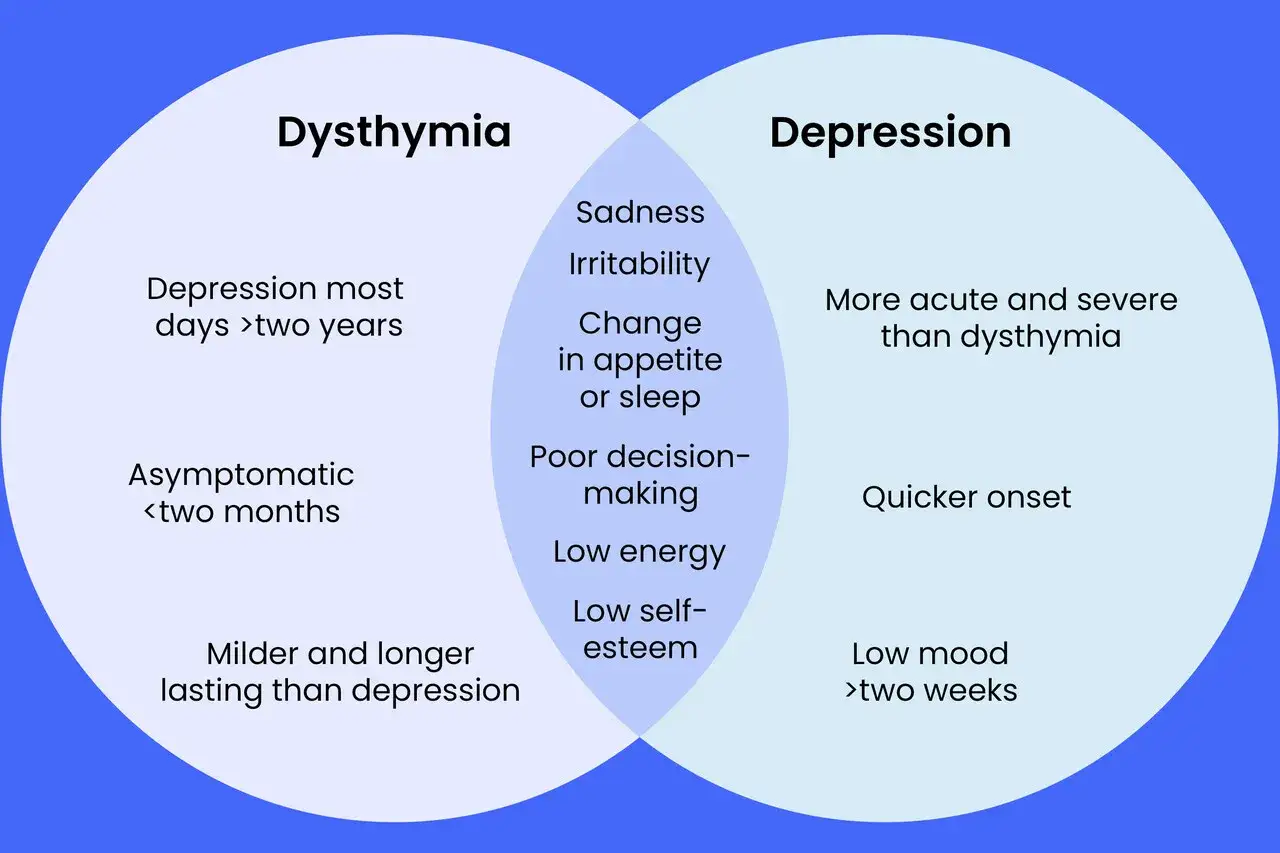
- Dystymia zwykle trwa latami i daje mniej gwałtowne, ale uporczywe objawy.
- Epizod depresyjny rozwija się wyraźniej i trwa co najmniej 2 tygodnie.
- W dystymii człowiek często „dowozi” codzienność, ale kosztem energii i nastroju.
- W depresji częściej widać mocniejszy spadek funkcjonowania, anhedonię i myśli rezygnacyjne.
- Diagnoza opiera się na czasie trwania, przebiegu i wykluczeniu innych przyczyn, nie tylko na samym samopoczuciu.
- Leczenie zwykle łączy psychoterapię z lekami, a poprawa nie jest natychmiastowa.
Na czym polega różnica między dystymią a epizodem depresyjnym
Patrzę na to tak: dystymia jest bardziej jak długi, przytłumiony stan, a depresja jak wyraźny kryzys w odcinkach. Oba obrazy należą do zaburzeń depresyjnych, ale różnią się rytmem i głębokością objawów. W praktyce to rozróżnienie decyduje o tym, czy myślimy o przewlekłym problemie nastroju, czy o epizodzie wymagającym szybszego i intensywniejszego działania.
| Cecha | Dystymia | Epizod depresyjny / duża depresja |
|---|---|---|
| Czas trwania | Objawy utrzymują się zwykle przez co najmniej 2 lata, a u dzieci i młodzieży przez co najmniej 1 rok. | Objawy utrzymują się co najmniej 2 tygodnie, ale mogą trwać znacznie dłużej. |
| Nasilenie | Zwykle niższe, ale przewlekłe i męczące. | Często wyraźniejsze i bardziej odczuwalne dla otoczenia. |
| Przebieg | Bardziej stały, z niewielkimi wahaniami; poprawa zwykle nie trwa długo. | Ma charakter epizodu, czyli wyraźnego pogorszenia, po którym może nastąpić poprawa. |
| Wpływ na codzienność | Człowiek często funkcjonuje, ale „na rezerwie”, bez poczucia lekkości. | Funkcjonowanie bywa mocno ograniczone: praca, relacje, sen i jedzenie mogą się wyraźnie rozjechać. |
| Typowy błąd | Uznanie tego za „taki charakter”, przemęczenie albo słabszy okres. | Bagatelizowanie jako zwykłego stresu, mimo że objawy są już klinicznie istotne. |
| Co może współistnieć | Może pojawić się też pełny epizod depresyjny, co daje obraz bardziej złożony. | Depresja może nakładać się na przewlekłe obniżenie nastroju lub współistnieć z lękiem. |
Najwięcej pomyłek rodzi się wtedy, gdy ktoś od miesięcy działa „na pół gwizdka” i otoczenie przyzwyczaja się do tego stanu. Ja nie oceniam problemu wyłącznie po tym, czy ktoś chodzi do pracy albo ogarnia dom. Właśnie dlatego warto zobaczyć, jak ten sam problem wygląda w objawach dnia codziennego.
Jak objawy układają się w codziennym życiu
W praktyce różnica nie zawsze wygląda dramatycznie. Osoba z dystymią bywa „sprawna na zewnątrz”, ale wewnętrznie stale przygaszona, zmęczona i mało pewna siebie. Przy depresji obraz jest zwykle cięższy: spada napęd, pojawia się wyraźna utrata zainteresowań i trudniej utrzymać zwykły rytm dnia.
- W dystymii częste są przewlekłe przygnębienie, drażliwość, niska samoocena, poczucie bycia „gorszym” i zmęczenie, które staje się tłem całych tygodni.
- W depresji częściej dochodzą anhedonia, zaburzenia snu i apetytu, spowolnienie, wyraźny spadek koncentracji oraz myśli rezygnacyjne.
- U dzieci i nastolatków obniżony nastrój częściej wygląda jak drażliwość niż smutek, więc rodzice mogą długo widzieć tylko „trudny okres”.
- W rodzinie obie formy potrafią rozciągać się na relacje: mniej cierpliwości, mniej spontaniczności, więcej napięcia i wycofania.
- W codziennej praktyce dystymia bywa mylona z charakterem albo wypaleniem, a depresja z chwilowym przeciążeniem, choć skala problemu jest większa.
To ważne rozróżnienie: w dystymii objawy bywają mniej spektakularne, ale ich stałość potrafi bardziej zużyć psychicznie niż jeden wyraźny kryzys. Z kolei przy depresji częściej widać, że człowiek nie ma już siły „udawać, że jest okej”. Z taką historią naturalnie przechodzi się do diagnozy.
Jak diagnoza wygląda w gabinecie
Tu najważniejsze jest tempo i historia objawów. Specjalista pyta nie tylko o to, jak ktoś czuje się dziś, ale jak długo to trwa, czy są okna poprawy, czy kiedykolwiek pojawił się wyraźny kilkunastodniowy epizod i czy były objawy manii albo hipomanii, bo to zmienia całe rozpoznanie. Z mojego punktu widzenia właśnie ten krok najczęściej odsiewa prosty smutek od zaburzenia, które wymaga leczenia.
W praktyce lekarz lub psychoterapeuta zwykle sprawdza kilka rzeczy naraz: nasilenie objawów, ich wpływ na pracę i relacje, obecność myśli samobójczych, możliwe choroby somatyczne, działanie leków i używek oraz historię rodzinną. W polskiej dokumentacji można spotkać różne nazwy: dystymia funkcjonuje w ICD-11 jako 6A72, a w starszym kodowaniu ICD-10 jako F34.1. W DSM-5-TR odchodzi się od dopisku „dystymia” przy przewlekłym zaburzeniu depresyjnym, co bywa źródłem zamieszania, ale dla pacjenta ważniejszy jest obraz objawów niż etykieta.
Jest jeszcze jeden kliniczny niuans, który często komplikuje sprawę: na tle przewlekłego obniżenia nastroju może pojawić się pełny epizod depresyjny. Wtedy problem nie jest już „albo-albo”, tylko wymaga uchwycenia obu warstw. Im lepiej opisane są objawy, tym łatwiej dobrać leczenie, które rzeczywiście działa.
Skoro diagnoza opiera się na całości obrazu, a nie na jednym słowie, logicznym kolejnym krokiem jest pytanie o leczenie, bo to ono robi największą różnicę w codziennym funkcjonowaniu.
Jak leczy się oba stany
Nie widzę sensu w obiecywaniu prostych rozwiązań. W łagodniejszych postaciach zwykle zaczyna się od psychoterapii, zwłaszcza terapii poznawczo-behawioralnej albo interpersonalnej; przy umiarkowanej i cięższej depresji częściej od razu dochodzi farmakoterapia. Antydepresanty nie działają z dnia na dzień - zwykle potrzeba 4-8 tygodni, żeby ocenić pełniejszy efekt.
- Psychoterapia pomaga zmieniać myśli, nawyki i sposób reagowania na stres, który podtrzymuje objawy.
- Leki przeciwdepresyjne są szczególnie przydatne wtedy, gdy objawy wyraźnie zaburzają sen, apetyt, koncentrację i codzienną sprawczość.
- Regularność ma ogromne znaczenie: w przewlekłym obniżeniu nastroju rzadko wystarcza kilka luźnych spotkań.
- Plan leczenia bywa korygowany, bo pierwsza wersja nie zawsze daje dobry efekt i to nie oznacza porażki.
- W domu dobrze działają proste rzeczy: rytm dnia, sen, ruch, kontakt z ludźmi i mniejsze oczekiwanie na „motywację”, która ma przyjść sama.
Jeśli obraz jest bardziej przewlekły niż gwałtowny, szczególnie ważna staje się cierpliwość. W takim leczeniu nie chodzi o spektakularny zwrot po jednym tygodniu, tylko o stopniowe przywracanie energii, sensu i przewidywalności dnia. Właśnie dlatego rola bliskich i codziennego otoczenia jest większa, niż zwykle się zakłada.
Jak wspierać bliską osobę i nie pogarszać sytuacji
W domu najwięcej psuje nie zła wola, tylko uproszczenia. Zdania w rodzaju „weź się w garść” albo „inni mają gorzej” nie motywują, tylko dokładają wstydu. Zamiast tego lepiej działa spokojna obecność, pomoc w umówieniu wizyty, przypomnienie o lekach i odciążenie z części obowiązków.
- Mów konkretnie: „Mogę dziś odebrać dzieci” działa lepiej niż ogólne „daj znać, gdybyś czegoś potrzebował”.
- Nie rozliczaj z nastroju, bo człowiek w depresji i dystymii zwykle i tak już się obwinia.
- Pomóż utrzymać rytm dnia: sen, posiłki, wyjście z domu i krótki ruch robią więcej niż wielkie hasła.
- Obserwuj zmiany w zachowaniu, zwłaszcza wycofanie, bezsenność, rezygnację i wypowiedzi o bezsensie.
- Jeśli w domu są dzieci, trzymaj możliwie stałe pory i prosty plan dnia, bo przewidywalność obniża napięcie.
W relacjach często najbardziej pomaga nie naprawianie na siłę, tylko uważność i konsekwencja. To samo dotyczy sytuacji, w których objawy zaczynają być niebezpieczne, bo wtedy potrzebna jest już szybka reakcja, a nie czekanie na lepszy moment.
Kiedy nie czekać na poprawę
Są sytuacje, w których nie ma sensu obserwować „czy przejdzie samo”. Jeśli pojawiają się myśli samobójcze, plan samobójczy, samookaleczenia, silne pobudzenie, objawy psychotyczne, całkowita utrata zdolności do jedzenia lub picia albo gwałtowne pogorszenie po rozpoczęciu leczenia, potrzebna jest pilna pomoc. W takim momencie nie zostawiaj osoby samej i szukaj natychmiastowego kontaktu z pomocą medyczną.
Jeśli zagrożenie jest bezpośrednie, dzwoń pod 112 albo jedź do najbliższego SOR-u lub izby przyjęć psychiatrycznej. W mniej nagłych, ale wyraźnie utrzymujących się objawach sensownie jest umówić psychiatrę lub psychoterapeutę bez przeciągania sprawy o kolejne tygodnie. Ja traktuję to prosto: im dłużej człowiek próbuje „przeczekać”, tym trudniej potem odzyskać normalny rytm życia.
Co najbardziej zwiększa szansę na trwałą poprawę
Najwięcej daje połączenie trzech rzeczy: trafnego rozpoznania, regularnej terapii i cierpliwości do procesu. Jeśli objawy są przewlekłe, nie warto czekać na moment, w którym „samo przejdzie”, bo właśnie wtedy problem najczęściej się utrwala. Ja patrzę na to praktycznie: im wcześniej ktoś nazwał sytuację po imieniu, tym szybciej można dobrać leczenie i odzyskać funkcjonowanie w domu, pracy i relacjach.
Jeśli przez większość dni czujesz przygaszenie, brak energii, spadek sensu albo widzisz takie zmiany u bliskiej osoby, sensowny następny krok to konsultacja z psychiatrą lub psychoterapeutą. To nie jest przesada. To najkrótsza droga do tego, żeby odróżnić przewlekły problem nastroju od pełnego epizodu depresyjnego i przestać zgadywać.

