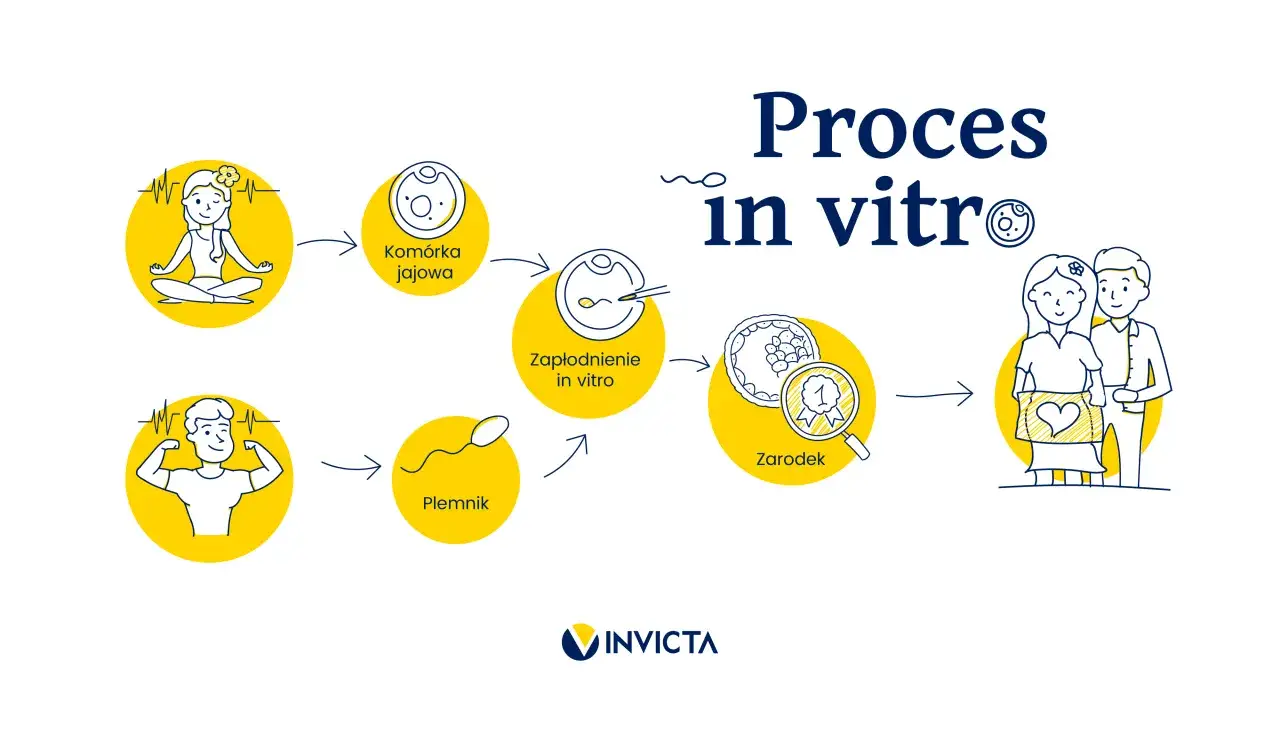
Gdy tłumaczę temat in vitro, zaczynam od prostego faktu: to zapłodnienie komórki jajowej poza organizmem kobiety, a potem przeniesienie zarodka do macicy. W praktyce ważniejsze od samej definicji są jednak kolejne kroki, kwalifikacja, koszty, warianty procedury i to, czego realnie można się spodziewać po leczeniu. Poniżej rozpisuję to po ludzku i bez medycznego nadęcia, tak żeby łatwiej było zrozumieć cały proces.
Najważniejsze fakty o in vitro
- In vitro to jedna z metod leczenia niepłodności, w której zapłodnienie odbywa się poza ciałem.
- W Polsce rozważa się je zwykle po co najmniej 12 miesiącach nieskutecznych starań albo wcześniej, gdy istnieje bezwzględna przyczyna niepłodności.
- Procedura obejmuje kwalifikację, stymulację, punkcję, zapłodnienie w laboratorium, transfer zarodka i test ciążowy.
- IVF, ICSI, kriotransfer i dawstwo komórek to różne warianty, a nie jeden i ten sam zabieg.
- Od 1 czerwca 2024 r. działa w Polsce program publicznego finansowania leczenia niepłodności metodą in vitro.
- Sam fakt ciąży po in vitro nie oznacza automatycznie porodu przez cesarskie cięcie.
Czym jest zapłodnienie pozaustrojowe i kiedy się je rozważa
Ja zwykle tłumaczę to tak: in vitro nie jest „sztuczną ciążą”, tylko metodą, która omija etap zapłodnienia w jajowodzie i pozwala połączyć komórkę jajową z plemnikiem w warunkach laboratoryjnych. Potem zarodek trafia do macicy, gdzie dalszy rozwój przebiega już tak samo jak przy naturalnym poczęciu. To ważne rozróżnienie, bo samo słowo „in vitro” często budzi niepotrzebne skojarzenia, a w praktyce chodzi po prostu o jedną z metod medycznie wspomaganej prokreacji.
Najczęściej sięga się po nią wtedy, gdy para stara się o ciążę od co najmniej 12 miesięcy bez skutku. Zgodnie z definicją przyjętą przez WHO niepłodność to właśnie brak ciąży klinicznej po roku regularnych stosunków bez zabezpieczenia. Są jednak sytuacje, w których lekarz może proponować in vitro wcześniej, bo z aktualnej wiedzy medycznej wiadomo, że inne metody nie dadzą szansy na ciążę.
W praktyce chodzi najczęściej o niedrożne jajowody, endometriozę, poważny czynnik męski, zaburzenia owulacji, zmiany w obrębie macicy albo sytuację, w której wcześniejsze leczenie po prostu nie zadziałało. U kobiet znaczenie ma też wiek, bo płodność wyraźnie spada po 35. roku życia. Właśnie dlatego in vitro bywa nie „ostatnią deską ratunku”, tylko najbardziej sensowną drogą, gdy czas zaczyna działać przeciwko parze. Teraz przejdę do tego, jak wygląda sama procedura, bo tu zwykle pojawia się najwięcej pytań.
Jak przebiega procedura krok po kroku
Proces in vitro nie dzieje się jednego dnia. To raczej seria etapów, które lekarz układa pod konkretną parę, a nie pod jakiś sztywny, uniwersalny schemat. W programie publicznym w Polsce wyróżnia się część kwalifikacyjną, kliniczną, biotechnologiczną i kriotransfer, czyli transfer wcześniej zamrożonego zarodka.
Kwalifikacja i diagnostyka
Pierwszy krok to zwykle konsultacje, badania i zebranie historii leczenia. W praktyce oznacza to ocenę zdrowia obojga partnerów, badanie USG, oznaczenie AMH u kobiety, badanie nasienia u mężczyzny oraz podstawowe badania laboratoryjne. W rządowym programie przewidziano też opinię psychologiczną, bo leczenie niepłodności potrafi być obciążające nie tylko fizycznie, ale i emocjonalnie.
Na tym etapie lekarz sprawdza też, czy wcześniej wyczerpano inne metody leczenia. Jeśli para przechodzi do programu publicznego, kwalifikacja jest odnawiana przed każdym kolejnym cyklem, bo wyniki badań i stan zdrowia mogą się zmieniać.
Stymulacja jajników i monitoring
Kiedy leczenie rusza, pacjentka najczęściej przyjmuje hormony w zastrzykach przez kilkanaście dni. Celem jest uzyskanie kilku komórek jajowych zamiast jednej, która pojawia się w naturalnym cyklu. Lekarz w tym czasie kontroluje sytuację USG i badaniami hormonalnymi, żeby nie przegapić zbyt słabej albo zbyt silnej odpowiedzi organizmu.
To etap, który wiele kobiet odczuwa jako najbardziej męczący organizacyjnie: częste wizyty, godziny przyjmowania leków, napięcie i ciągłe czekanie na kolejny wynik. I tu uczciwie trzeba powiedzieć, że nie ma jednego „dobrego samopoczucia” podczas stymulacji. Reakcja na hormony jest bardzo indywidualna.
Punkcja i zapłodnienie w laboratorium
Gdy komórki jajowe są gotowe, lekarz pobiera je w krótkim zabiegu w znieczuleniu. Potem materiał trafia do laboratorium embriologicznego, gdzie dochodzi do zapłodnienia. Może to być klasyczne IVF albo ICSI, czyli wprowadzenie pojedynczego, wyselekcjonowanego plemnika bezpośrednio do komórki jajowej.
Następnie zarodki są hodowane przez kilka dni, często do stadium blastocysty. To ważny etap, bo pozwala ocenić, które zarodki rozwijają się najlepiej i mają największą szansę na implantację.
Przeczytaj również: Ruchy dziecka w ciąży - Jak je rozpoznać i kiedy powinny niepokoić?
Transfer zarodka i oczekiwanie na wynik
Transfer polega na przeniesieniu zarodka do jamy macicy. W programie publicznym zaleca się hodowlę do stadium blastocysty i przeniesienie jednego zarodka, co ma ograniczać ryzyko ciąży mnogiej. Jeśli powstanie więcej prawidłowych zarodków, pozostałe można zamrozić.
Po transferze zaczyna się najtrudniejszy dla wielu par czas, czyli czekanie. Test beta hCG wykonuje się zwykle po około dwóch tygodniach, a dodatni wynik trzeba potem potwierdzić badaniem USG. Sam wynik krwi nie zamyka jeszcze tematu, ale daje pierwszą odpowiedź, czy implantacja się udała.
Gdy zna się już kolejne kroki, dużo łatwiej odróżnić różne odmiany procedury, które na pierwszy rzut oka brzmią podobnie. Właśnie temu służy następna sekcja.
IVF, ICSI i kriotransfer nie oznaczają tego samego
W rozmowach o leczeniu niepłodności nazwy często mieszają się ze sobą, a to prowadzi do nieporozumień. Ja wolę rozdzielić je od razu, bo od typu procedury zależy zarówno plan leczenia, jak i to, czego para może się spodziewać po laboratorium, transferze i kosztach.
| Metoda | Na czym polega | Kiedy bywa wybierana | Co ją wyróżnia |
|---|---|---|---|
| Klasyczne IVF | Plemniki i komórka jajowa łączą się w laboratorium bez bezpośredniego wstrzyknięcia plemnika. | Gdy parametry nasienia i komórek jajowych pozwalają na taki model zapłodnienia. | To najbardziej „podstawowa” forma zapłodnienia pozaustrojowego. |
| ICSI | Wybrany plemnik zostaje wprowadzony bezpośrednio do komórki jajowej. | Przy czynnym męskim, niskiej liczbie plemników, słabej ruchliwości lub wcześniejszych niepowodzeniach zapłodnienia. | To bardziej precyzyjna technika, często używana wtedy, gdy klasyczne IVF może być zbyt mało skuteczne. |
| Kriotransfer | Transfer wcześniej zamrożonego i rozmrożonego zarodka. | Gdy zarodki pozostały po wcześniejszym cyklu albo transfer odłożono. | Nie wymaga ponownej pełnej stymulacji w tym samym zakresie. |
| Dawstwo oocytów lub zarodków | Do leczenia wykorzystuje się komórki jajowe dawczyni albo już powstałe zarodki. | Gdy własne komórki nie dają realnej szansy na ciążę lub istnieją przeciwwskazania medyczne. | To rozwiązanie dla szczególnych sytuacji klinicznych, a nie „wariant domyślny”. |
Najważniejsza różnica jest prosta: in vitro to cała metoda, a ICSI, kriotransfer czy dawstwo to jej konkretne warianty lub elementy. W praktyce lekarz dobiera je do przyczyny niepłodności, jakości gamet i wcześniejszej historii leczenia, a nie do tego, co brzmi bardziej nowocześnie. Z tym wiąże się jeszcze jeden ważny temat, czyli to, kto może skorzystać z publicznego finansowania w Polsce.
Kto może skorzystać z programu w Polsce i co jest finansowane
Obecnie w Polsce działa program leczenia niepłodności metodą medycznie wspomaganej prokreacji na lata 2024-2028, uruchomiony 1 czerwca 2024 r. To ważna zmiana, bo w praktyce oznacza, że część par nie musi finansować całej procedury z własnej kieszeni. Według Ministerstwa Zdrowia na dzień 31 stycznia 2026 r. w programie urodziło się już 10 623 dzieci, uzyskano 24 433 ciąże kliniczne, a do programu zakwalifikowało się 44 360 par.
Żeby dostać się do programu, para musi spełnić kilka warunków. Najkrócej można je ująć tak:
- Para pozostaje w małżeństwie albo we wspólnym pożyciu i jest objęta ubezpieczeniem zdrowotnym.
- W dokumentacji medycznej stwierdzono bezwzględną przyczynę niepłodności albo wcześniejsze leczenie trwało co najmniej 12 miesięcy i było nieskuteczne.
- Kwalifikacja obejmuje badania, konsultacje i ocenę, czy inne metody leczenia zostały już wyczerpane.
- Program finansuje kwalifikację, obowiązkowe badania oraz wszystkie części procedury potrzebne do jej bezpiecznego i skutecznego przeprowadzenia.
- W ramach programu para może skorzystać maksymalnie z 4 cykli przy własnych komórkach rozrodczych lub dawstwie nasienia, z 2 cykli przy oocytach od dawczyń albo z 6 cykli przy dawstwie zarodków.
Warto też pamiętać, że program przewiduje finansowanie przechowywania zarodków w trakcie jego trwania. Po tym czasie para opłaca przechowywanie samodzielnie aż do wykorzystania zarodków albo przekazania ich do dawstwa. Poza programem koszty są już rynkowe i zwykle liczone w kilkunastu tysiącach złotych za pełny cykl, zwłaszcza jeśli dochodzą leki, dodatkowe badania, mrożenie albo bardziej zaawansowane techniki laboratoryjne.
Sama dostępność finansowania to jednak tylko połowa sprawy. Druga połowa dotyczy oczekiwań wobec ciąży i tego, co naprawdę zmienia się po uzyskaniu dodatniego testu.
Ciąża po in vitro bez mitów i uproszczeń
Jedno z częstszych nieporozumień brzmi tak, jakby ciąża po in vitro była „inna” od początku do końca. W praktyce wygląda to bardziej prozaicznie: jeśli ciąża się zagnieździ, prowadzi się ją jak każdą inną ciążę, choć lekarz może chcieć uważniej śledzić jej początek. Sam fakt zapłodnienia pozaustrojowego nie jest automatycznie wskazaniem do cesarskiego cięcia.
Ja mocno podkreślam też coś innego: in vitro nie gwarantuje sukcesu. Szanse zależą od wieku, rezerwy jajnikowej, jakości nasienia, endometriozy, historii wcześniejszych ciąż i ogólnego stanu zdrowia. Dlatego jedna para może zajść w ciążę po pierwszym transferze, a inna będzie potrzebowała kilku podejść. To nie jest „porażka metody”, tylko realna biologia, która bywa nierówna.
Pomaga mi myślenie o transferze jednego zarodka jako o świadomym wyborze bezpieczeństwa. Ogranicza ryzyko ciąży mnogiej, a ciąża bliźniacza czy trojacza zawsze niesie większe obciążenie dla mamy i dzieci. Właśnie dlatego lepiej patrzeć na skuteczność nie przez pryzmat jednego emocjonalnego wieczoru, ale całego procesu i tego, ile elementów trzeba dobrze zgrać, żeby było szansę na zdrową ciążę. A skoro tak, to przed startem leczenia warto przygotować się nie tylko medycznie, lecz także organizacyjnie.
Co przygotować przed rozpoczęciem leczenia
Jeśli miałabym wskazać jedną rzecz, która najbardziej oszczędza nerwy, byłoby to dobre przygotowanie jeszcze przed pierwszą poważną decyzją. W in vitro chaos organizacyjny bardzo szybko zamienia się w chaos emocjonalny, a tego naprawdę da się częściowo uniknąć.
- Zbierz całą dokumentację medyczną: wyniki badań hormonalnych, USG, seminogramy, wypisy ze szpitala, listę leków i informacje o wcześniejszych ciążach lub poronieniach.
- Zapisz pytania do lekarza: ile wizyt obejmuje plan, czy będzie potrzebne IVF czy ICSI, co z mrożeniem zarodków i jakie badania trzeba powtórzyć przed kolejnym cyklem.
- Sprawdź logistykę: dojazdy do kliniki, terminy badań, ewentualne zwolnienia z pracy i to, kto będzie towarzyszył przy punkcji albo transferze.
- Ustal budżet z zapasem, nawet jeśli korzystasz z programu publicznego, bo część kosztów dodatkowych może pojawić się poza finansowaniem.
- Porozmawiajcie o emocjach wcześniej, nie dopiero po negatywnym wyniku. Dla wielu par największym obciążeniem nie jest sam zabieg, tylko czekanie, nadzieja i kolejna decyzja o dalszym kroku.
Ja patrzę na in vitro jak na proces medyczny, ale też bardzo ludzki. Im lepiej rozumiesz jego zasady, tym łatwiej podejmować decyzje bez paniki i bez fałszywych oczekiwań, a to w leczeniu niepłodności często robi większą różnicę, niż się wydaje na początku.