Niskie libido u mężczyzn rzadko ma jedną przyczynę. Najczęściej nakładają się stres, niewyspanie, napięcie w relacji, działanie leków albo problem zdrowotny, który długo nie daje innych objawów. W tym tekście pokazuję, jak odróżnić chwilowy spadek ochoty na seks od sygnału ostrzegawczego, co można poprawić samodzielnie i kiedy potrzebna jest diagnostyka.
Najważniejsze fakty, które pomagają odróżnić chwilowy spadek od problemu zdrowotnego
- Najczęściej działa kilka czynników naraz, a nie jedna prosta przyczyna.
- Do najczęstszych powodów należą stres, brak snu, przeciążenie, leki, problemy hormonalne i napięcie w związku.
- Jeśli spadek ochoty trwa tygodniami i dochodzą zmęczenie, obniżony nastrój albo problemy z erekcją, warto zrobić diagnostykę.
- Suplementy i „boostery testosteronu” zwykle nie rozwiązują problemu, jeśli źródło jest psychiczne lub relacyjne.
- W rozmowie z partnerką lub partnerem pomaga szczerość bez oskarżeń i zmniejszenie presji na natychmiastowy seks.
- Im wcześniej sprawdzisz przyczynę, tym mniejsze ryzyko, że problem urośnie w konflikt albo wstyd.
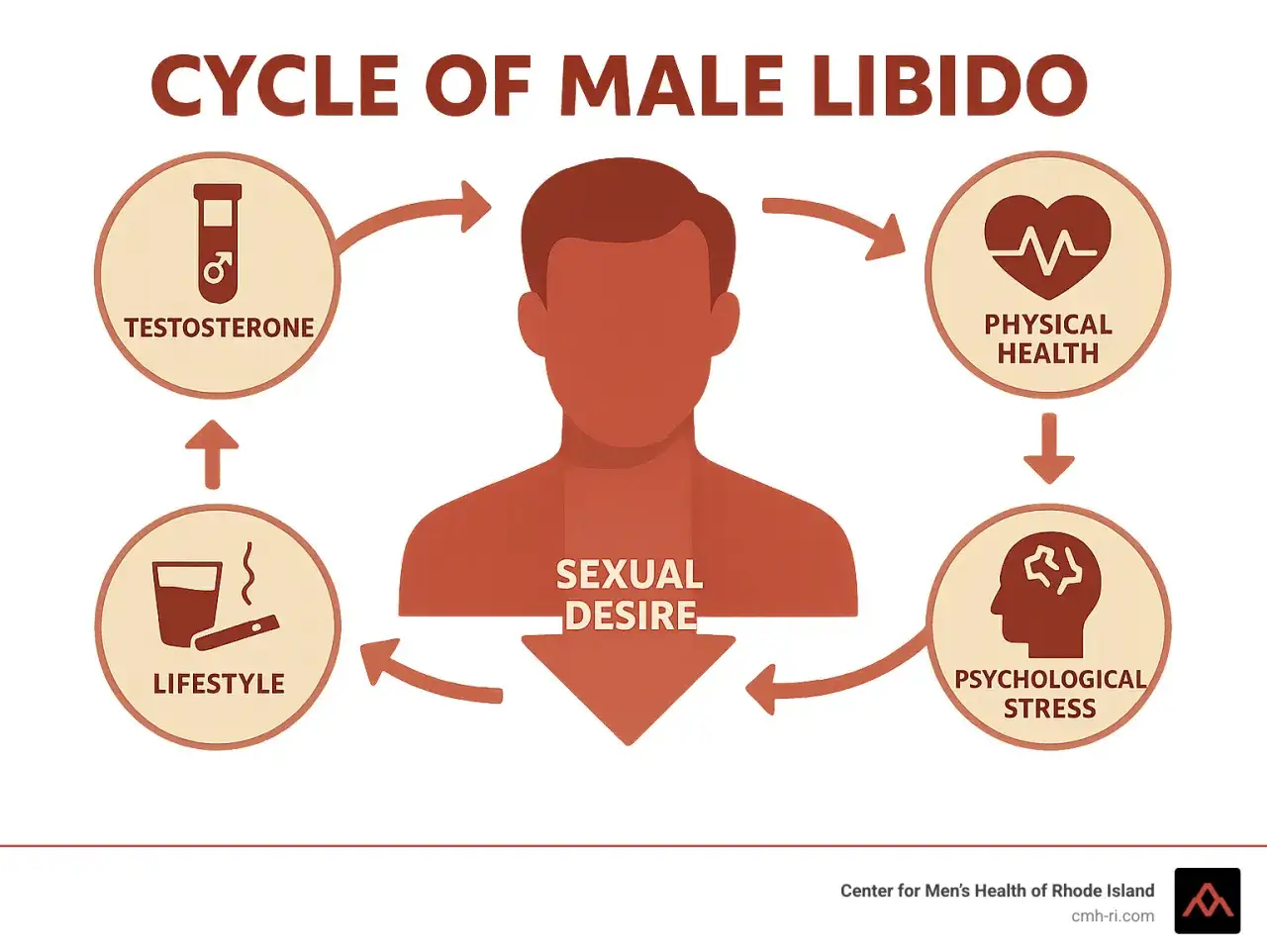
Skąd bierze się spadek pożądania
Gdy rozbieram taki problem na czynniki pierwsze, zwykle zaczynam od czterech obszarów: psychiki, relacji, zdrowia i stylu życia. To ważne, bo spadek ochoty na seks nie jest tożsamy z brakiem miłości, atrakcji czy „prawdziwego męskiego problemu”. Często to po prostu sygnał, że organizm albo głowa działają na rezerwie.
| Obszar | Co zwykle widać | Co najczęściej ma sens jako pierwszy krok |
|---|---|---|
| Stres i przeciążenie | Zmęczenie, rozdrażnienie, gonitwa myśli, brak „przełączenia się” na intymność | Sen, odpoczynek, ograniczenie nadgodzin, odciążenie głowy |
| Psychika | Obniżony nastrój, lęk, mniejsza motywacja, poczucie odrętwienia | Ocena nastroju, rozmowa z lekarzem lub psychoterapeutą |
| Relacja | Napięcie, żal, brak czułości, presja na seks, lęk przed oceną | Rozmowa bez oskarżeń, przywrócenie bezpieczeństwa i bliskości |
| Leki i substancje | Spadek libido po włączeniu nowego leku albo przy częstym alkoholu | Przegląd leków z lekarzem, bez samodzielnego odstawiania |
| Hormony i choroby | Zmęczenie, spadek energii, problemy z erekcją, zmiany masy ciała, gorsza forma | Badania krwi i ocena lekarska |
W praktyce to często nie jedna rzecz, tylko suma drobiazgów. Jak podaje Medycyna Praktyczna, już tydzień spania po około 5 godzin na dobę może obniżyć testosteron u młodych mężczyzn o 10-15%. To dobry przykład, bo pokazuje, że czasem problem zaczyna się banalnie, od przeciążenia i niedosypiania, a dopiero potem dochodzi reszta.
Wśród przyczyn, które warto brać serio, są też leki. Antydepresanty, część leków przeciwpsychotycznych, niektóre preparaty na ciśnienie, a także alkohol czy inne substancje mogą obniżać popęd. Z kolei przyczyny hormonalne, na przykład niski testosteron lub zaburzenia pracy przysadki, zwykle nie kończą się na samym spadku libido, bo często dochodzą do nich inne objawy. Właśnie dlatego nie lubię zgadywania na ślepo, tylko szukam całego obrazu.
Jeśli chcesz dobrze zrozumieć ten temat, warto najpierw rozpoznać mechanizm, a dopiero potem szukać rozwiązania. Następny krok to odróżnienie chwilowego spadku od sytuacji, która wymaga diagnozy.
Kiedy to jeszcze chwilowe, a kiedy wymaga diagnozy
Krótki spadek ochoty po chorobie, kłopotliwym tygodniu w pracy albo kilku nieprzespanych nocach nie musi oznaczać nic groźnego. Inaczej patrzę na sytuację, gdy problem trwa tygodniami, wraca regularnie albo zaczyna wpływać na samoocenę i relację. Wtedy nie chodzi już o „gorszy moment”, tylko o realny sygnał, że coś się rozjechało.
- Libido spadło nagle i wyraźnie, bez oczywistego powodu.
- Dołączyły problemy z erekcją, brak porannych erekcji albo lęk przed kolejną próbą zbliżenia.
- Pojawiło się przewlekłe zmęczenie, senność, obniżony nastrój, drażliwość lub wycofanie.
- Są zmiany ciała, takie jak przyrost tkanki tłuszczowej, spadek masy mięśniowej, większa tkliwość piersi albo gorsza kondycja.
- Nowy objaw pojawił się po włączeniu leku, zmianie dawki albo w okresie większego obciążenia psychicznego.
- W tle są choroby przewlekłe, na przykład cukrzyca, choroby tarczycy, nadciśnienie lub otyłość.
Warto też pamiętać, że problem emocjonalny nie zawsze wygląda jak klasyczna depresja. Czasem to nie smutek, tylko odrętwienie, brak energii, mniejsza cierpliwość i uciekanie od bliskości. W takiej układance libido jest raczej barometrem przeciążenia niż osobnym, odizolowanym objawem.
Jeśli któryś z tych punktów brzmi znajomo, lepiej nie czekać miesiącami na poprawę „sama z siebie”. W takiej sytuacji sens ma dobrze ułożona diagnostyka, a nie kolejna losowa metoda z internetu.
Jak wygląda sensowna diagnostyka
Dobry wywiad zwykle zaczyna się od prostych pytań: kiedy problem się pojawił, czy dotyczy wszystkich sytuacji, jak wygląda sen, stres, alkohol, leki i ogólna forma. Potem lekarz dobiera badania. Często rozważa się testosteron, prolaktynę, TSH, czasem także LH, FSH, glukozę i podstawowe badania ogólne, jeśli pojawia się podejrzenie choroby przewlekłej. Testosteron bywa oceniany z krwi, zwykle rano, bo jego poziom zmienia się w ciągu dnia.
| Badanie lub konsultacja | Po co się je rozważa |
|---|---|
| Testosteron | Sprawdza, czy spadek libido może mieć podłoże hormonalne |
| Prolaktyna | Pomaga wyłapać zaburzenia, które mogą obniżać popęd i pogarszać erekcję |
| TSH i badania tarczycy | Szuka się problemów, które wpływają na energię, nastrój i funkcjonowanie seksualne |
| LH i FSH | Ułatwiają ocenę, czy problem dotyczy jąder, czy osi hormonalnej |
| Glukoza i badania ogólne | Pomagają wykryć choroby przewlekłe, które potrafią odbierać libido „bokiem” |
MedlinePlus przypomina, że podwyższona prolaktyna u mężczyzn może obniżać popęd seksualny i sprzyjać zaburzeniom erekcji. To dobry przykład tego, dlaczego nie warto zatrzymywać się na jednym objawie. Organizm lubi układać objawy w pakiety, nie w pojedyncze kartki.
Na tym etapie ważne jest jeszcze jedno: nie zaczyna się od samodzielnego testosteronu ani od „wzmacniających” suplementów. Jeśli przyczyną jest depresja, przewlekły stres, bezsenność albo konflikt w relacji, hormon nie rozwiąże źródła problemu. Może co najwyżej przykryć część objawów na chwilę, a to zwykle za mało.Po ustaleniu, co może stać za spadkiem libido, sensowniejsze staje się pytanie, co można zrobić od razu, zanim pojawią się wyniki badań. I właśnie od tego przechodzę dalej.
Co możesz zrobić przez najbliższe 2-4 tygodnie
Zacząłbym od prostego, uczciwego eksperymentu. Bez wielkich obietnic, ale konsekwentnie przez 2-4 tygodnie sprawdzasz kilka rzeczy naraz i obserwujesz, czy organizm reaguje. To dobre podejście, bo część problemów z libido poprawia się szybciej, niż ludzie zakładają, o ile przestają dokładać sobie presję.
- Ureguluj sen. Celuj w 7-9 godzin i zobacz, czy po kilku nocach wraca energia oraz większa gotowość do bliskości.
- Ogranicz alkohol, zwłaszcza ten wieczorny „na wyciszenie”. U wielu mężczyzn właśnie on najbardziej psuje ochotę na seks, choć rzadko jest traktowany jak realny winowajca.
- Przestań testować siebie co kilka dni. Ciągłe sprawdzanie „czy już działa” tylko zwiększa napięcie i wzmacnia lęk przed porażką.
- Wprowadź regularny ruch, najlepiej taki, po którym czujesz się lepiej psychicznie, a nie tylko bardziej zmęczony. Czasem wystarczy szybki spacer, trening siłowy albo rower kilka razy w tygodniu.
- Oddziel czułość od obowiązku seksu. Krótsze przytulenie, masaż, spokojny wieczór bez presji na finał często obniżają napięcie bardziej niż rozmowa o „tym, że trzeba coś z tym zrobić”.
- Przyjrzyj się obciążeniu dnia. Jeśli cały dom, praca i dzieci wiszą na jednej osobie, ciało zwyczajnie przechodzi w tryb przetrwania, a libido schodzi na koniec kolejki.
Jeśli po takim okresie nic się nie zmienia, to nie jest porażka. To po prostu sygnał, że problem ma głębsze tło, którego nie rozwiąże sam odpoczynek. Wtedy trzeba wejść krok dalej i zobaczyć, jak rozmawiać o tym w związku bez wzajemnego zranienia.
Jak rozmawiać o tym w relacji, żeby nie zamienić problemu w konflikt
W związku ten temat prawie nigdy nie dotyczy wyłącznie seksu. Bardzo często chodzi o zmęczenie, brak przestrzeni, rozjechany rytm dnia, żal, poczucie niezauważenia albo presję, która zabiera spontaniczność. Po narodzinach dziecka, w okresie intensywnej pracy albo w domu, który działa w trybie logistycznym, spadek ochoty bywa efektem przeciążenia, a nie zaniku uczuć.
Najgorzej działają komunikaty, które brzmią jak oskarżenie albo test. Lepsza jest rozmowa o obserwacji i potrzebie. W praktyce dobrze sprawdzają się trzy zasady: nie szukaj winnego, nie naciskaj na natychmiastowy efekt i nie udawaj, że temat nie istnieje.
| Lepszy komunikat | Komunikat, który zwykle pogarsza sytuację |
|---|---|
| „Widzę, że oboje jesteśmy przeciążeni i chcę to zrozumieć razem z tobą.” | „Co jest ze mną nie tak, że już ci się nie chce?” |
| „Zależy mi na bliskości, ale bez presji, chcę znaleźć przyczynę.” | „Musimy coś z tym zrobić, bo inaczej nasz związek się sypie.” |
| „Może najpierw zadbajmy o odpoczynek i spokój, a potem wrócimy do tematu.” | „To chyba kwestia charakteru, więc powinieneś to po prostu ogarnąć.” |
To nie są drobiazgi językowe. Taki sposób rozmowy realnie obniża napięcie i daje miejsce na szczerość. A gdy presja spada, często wraca coś jeszcze ważniejszego niż sam seks, czyli poczucie bezpieczeństwa. Następny krok to decyzja, co robić, jeśli problem nie mija mimo tych zmian.
Najrozsądniejsza kolejność, gdy ochota nie wraca
Jeśli problem się utrzymuje, trzymałbym się prostej kolejności działania. Najpierw sprawdzenie zdrowia i leków, potem ocena psychiczna, na końcu ewentualna praca nad relacją lub terapia wspierająca. To najkrótsza droga do sensownej odpowiedzi, bo nie rozprasza cię na przypadkowe rozwiązania.
- Lekarz rodzinny, urolog lub endokrynolog są dobrym startem, gdy pojawiają się objawy somatyczne, problemy z erekcją albo podejrzenie hormonalne.
- Seksuolog lub psychoterapeuta przydaje się wtedy, gdy głównym problemem jest lęk, napięcie, spadek bliskości albo unikanie seksu z powodu presji.
- Psychiatra jest ważny, gdy dochodzi obniżony nastrój, bezsenność, drażliwość, utrata napędu albo podejrzenie depresji.
- Zmiana leku może pomóc, ale tylko po rozmowie z lekarzem, nigdy na własną rękę.
- Leczenie hormonalne ma sens dopiero wtedy, gdy badania i objawy rzeczywiście wskazują na niedobór, a nie na przemęczenie czy konflikt w relacji.
Najbardziej praktyczny wniosek jest prosty: jeśli ochota na seks spadła, nie szukaj jednego winnego i nie oceniaj się zbyt szybko. Zaczynaj od snu, przeciążenia, leków i relacji, a gdy objawy trwają albo się nasilają, sprawdź zdrowie z lekarzem. Tak zwykle szybciej trafia się w prawdziwą przyczynę i odzyskuje spokój, zamiast kręcić się wokół problemu miesiącami.